 მენჯ-ბარძაყის სახსარი ადამიანის ერთ-ერთი ყველაზე მსხვილი და ფუნქციურად დატვირთული სახსარია, ამიტომ მისი ძლიერი დაზიანება ინვალიდობას იწვევს.
მენჯ-ბარძაყის სახსარი ადამიანის ერთ-ერთი ყველაზე მსხვილი და ფუნქციურად დატვირთული სახსარია, ამიტომ მისი ძლიერი დაზიანება ინვალიდობას იწვევს.
არსებობს ქრონიკული დაავადებები, რომლებიც პროგრესირებს, მაგრამ, საბედნიეროდ, მრავალი მათგანის შეჩერება ხშირად შესაძლებელია. სწორედ ამ უკანასკნელთა რიცხვს ეკუთვნის კოქსართროზი – მენჯ-ბარძაყის სახსრის ართროზი, რომლის შესახებაც “ავერსის კლინიკის” რევმატოლოგი, აკადემიური დოქტორი მედიცინაში ქეთევან ონიანი გვესაუბრება.
– კოქსართროზი მენჯ-ბარძაყის სახსრის ართროზია, ხოლო ოსტეოართროზი – სახსრის არაანთებითი რევმატული დაავადება, რომლის დროსაც ხდება ხრტილის გადაგვარება, მისი დეგენერაცია-დისტროფია. საბოლოოდ სასახსრე ზედაპირებზე ვითარდება კიდურა ოსტეოფიტები (ძვლოვანი წანაზარდები) და სახსარი დეფორმირდება, რასაც მისი ფუნქციის მოშლამდე მივყავართ.
როგორც ყოველგვარი ართროზი, კოქსართროზიც ან პირველადია, ან მეორეული. პირველ შემთხვევაში ხრტილის დაზიანებას არავითარი პირობა არ უძღვის წინ, მეორეში კი ართროზი უკვე დაზიანებულ სახსარზე ვითარდება.
– რა იწვევს კოქსართროზს და, საზოგადოდ, ოსტეოართროზს?
– ნებისმიერი სახსრის ართროზის ძირითადი თანდაყოლილი მიზეზია დისპლაზია. მომდევნო პრობლემაა სხეულის ღერძის არათანაბარი განვითარება, რაც ზრდის სახსრებში მიკროტრავმების წარმოშობის ალბათობას. ჩვენს ვერტიკალურ ღერძს ხშირად აზიანებს ბრტყელი ტერფი და ჰიპერმობილობის სინდრომი, როდესაც გრძელი იოგოვანი აპარატის წყალობით ტერფის განივი და სიგრძივი თაღები ან მეტისმეტად მცირეა, ან სრულიად არ არსებობს.
გარდა სახსრის მიკრო და მაკროტრავმებისა, ართროზის მიზეზად შესაძლოა იქცეს:
- ანთებითი რევმატული დაავადება – აუტოიმუნური თუ რეაქტიული, სპეციფიკური (ტუბერკულოზური) თუ სეპტიკური ართრიტი და სხვა;
- ნივთიერებათა ცვლის დარღვევით მიმდინარე დაავადება – ოქრონოზი, პოდაგრა და სხვა;
- ენდოკრინული პათოლოგია – აკრომეგალია და სხვა;
- ნეიროგენული დარღვევები, კერძოდ, ნეიროგენული ართროპათიები;
- სისხლის დაავადებები (მაგალითად შეიძლება დავასახელოთ ჰემოფილიის დროს განვითარებული მეორეული ართროზი) და მემკვიდრეობითი ფაქტორი.
ვინაიდან მენჯ-ბარძაყის სახსარი ძვალ-სახსართა სისტემის ერთ-ერთი ყველაზე მნიშვნელოვანი ფუნქციის მქონე ელემენტია, პერიფერული სახსრების ართროზებს შორის მის წილად დაახლოებით 47% მოდის. მისი ფუნქციის დარღვევის შედეგად ათიდან 5-7 შემთხვევაში ვითარდება ინვალიდობა, ხოლო თუ ორივე სახსარი დაზიანდა, ინვალიდობის ალბათობა 100%-ს უტოლდება.
– კლინიკურად როგორ ვლინდება კოქსართროზი?
– როგორც ნებისმიერი ართროზის დროს, ამ შემთხვევაშიც ვითარდება მექანიკური ხასიათის ტკივილი, ანუ ტკივილი მოძრაობისას, განსაკუთრებით – მის დასაწყისში. პაციენტს ძალიან უჭირს პირველი 2-3 ნაბიჯის გადადგმა. ამას ვუწოდებთ ტკივილს სტარტზე. ამასთან ერთად კოქსართროზს ახასიათებს მოძრაობის შეზღუდვა, ცალმხრივი დაზიანებისას – კოჭლობა, ორმხრივის შემთხვევაში – იხვისებური სიარული. ტკივილი შეინიშნება საზარდულისა და დიდი ციბრუტის (მენჯ-ბარძაყის სახსრის გარეთა საპროექციო არე) მიდამოებში. ის შესაძლოა გადაეცემოდეს როგორც მუხლისკენ, ასევე წელისკენ, ამიტომ ხშირად აიგივებენ საჯდომი ნერვის ანთებასთან. შესაძლოა, ტკივილი ერთ პოზაში უძრავად წოლის დროსაც გაძლიერდეს. მტკივნეულია კიბეზე ასვლა-ჩამოსვლაც. ყოველ მომდევნო სტადიაში გადასვლისას ჩივილების ინტენსივობა იმატებს.
– რის მიხედვით განასხვავებენ დაავადების სტადიებს?
– უმთავრესად – რენტგენოლოგიური ცვლილებების საფუძველზე. დაავადების დროს თანდათან ვიწროვდება სასახსრე ნაპრალი. ამას წინ უძღვის როგორც ტაბუხის ფოსოს, ისე ბარძაყის ძვლის თავის სკლეროზი, ხრტილის ზედაპირების დეგენერაციული ცვლილებები და ოსტეოფიტების წარმოქმნა. დასასრულ კი შესაძლოა განვითარდეს ანკილოზი – ტაბუხის ფოსო ჩაიკეტოს და შეეზარდოს ბარძაყის თავს.
– რა ცვლილებებს იწვევს სახსრის დისპლაზია?
– მენჯ-ბარძაყის სახსრის დისპლაზია არის ტაბუხის ფოსოს თანდაყოლილი განუვითარებლობა, რომლის დროსაც ბარძაყის თავი ტაბუხის ფოსოთი ვერ იფარება. დროთა განმავლობაში შესაძლოა განვითარდეს ქვეამოვარდნილობა, ანუ ტაბუხის ფოსო და ბარძაყის ძვალი მთლიანად დასცილდეს ერთმანეთს (ან, პირიქით, პირველადი ოსტეოართროზის შემთხვევაში არადისპლაზიური სახსრის დეგენერაციული ცვლილებების შედეგად ტაბუხის ფოსო გაღრმავდეს და ბარძაყის ძვლის თავი შეიჭრას ტაბუხის ფოსოში (პროტრუზია) მენჯის მიმართულებით; ასეთ დროს ხშირად ფოსო ირღვევა და ბარძაყის თავი მენჯის ღრუში აღმოჩნდება ხოლმე). დისპლაზიური ფონისა და დარღვეული პოზიციის დროს ტკივილი არა მარტო სახსარში, არამედ დიდი ციბრუტის არეშიც წარმოიშობა. სხეულის ნებისმიერი ძვლის ბორცვი, ქედი, ციბრუტი თუ ხორკლი ანატომიურად იმისთვისაა განკუთვნილი, რომ მასზე მიემაგროს რომელიმე მყესი ან კუნთის დაბოლოება. დიდი ციბრუტის ბორცვზე მიემაგრება ძალიან დიდი, მასიური კუნთების მყესები. უხერხული მოძრაობის შედეგად ძალიან ხშირია აღნიშნული ადგილის შეშუპება, რასაც ჩვენ ტროქანტერიიტს ვუწოდებთ. რეალურად, ეს არის მყესების დაბოლოებათა ლოკალური შეშუპება, ანთება, რომელიც აუტანლად მტკივნეულია.
ყოველივე ამის მიუხედავად, ლაბორატორიულად სისხლში ცვლილებები არ შეინიშნება, ანთებითი გადახრები არ არის. მხოლოდ სახსრის ღრუში სინოვიტის დროს ან ტროქანტერიტის შემთხვევაში შესაძლოა მოიმატოს ერითროციტების დალექვის სიჩქარემ (ედსი), ისიც – მაქსიმუმ 20-25 მმ`საათამდე.
– რა ინფორმაციას გვაწვდის სახსრის ულტრაბგერითი კვლევა?
– საზოგადოდ, რენტგენოლოგიური და ულტრასონოგრაფიული კვლევების ინფორმაციულობის შეფარდება 50`50-ზეა. მიმოხილვით რენტგენოგრამაზე ვხედავთ გავა-თეძოს შესახსრებას მენჯ-ბარძაყთან მიმართებით, დისპლაზიას და ართროზის ყველა სტადიას, მათ შორის – რამდენიმე წელის მალას და გავის მალებს (საკრალიზაციას ვაფასებთ). რაც შეეხება ულტრასონოგრაფიულ კვლევას, ის საშუალებას გვაძლევს, დავინახოთ ტროქანტერიტი, სახსარში სითხე, თეძო-სუკის კუნთი, სასახსრე კაფსულა, ყელ-კაფსულარული სივრცე, შევაფასოთ ხრტილი. ძალიან კარგად ჩანს დისპლაზიაც. სრულიად უმნიშვნელო დისპლაზია შესაძლოა ვერ დაინახო რენტგენზე, მაგრამ შეამჩნიო ულტრასონოგრაფიულად. ეს ორი კვლევა ავსებს ერთმანეთს, თუმცა ულტრასონოგრაფიას რენტგენის მიმართ ის უპირატესობა აქვს, რომ არაინვაზიურია და შეიძლება, თუნდაც ყოველდღე ჩაუტარდეს ავადმყოფს.
– რა პრინციპებით მკურნალობთ კოქსართროზს?
– კოქსართროზის მკურნალობა, ისევე როგორც ნებისმიერი სახსრის ართროზისა, კომპლექსურია. უწინარესად, ავადმყოფს უნდა შევუმსუბუქოთ საშინელი ტკივილი, რომელიც გადაადგილებას სდევს თან. საამისოდ სხვადასხვა ჯგუფის შესანიშნავი ანტიანთებითი პრეაპრატების დიდი არჩევანი გვაქვს. ამ არსენალიდან წამალს ექიმი ინდივიდუალურად არჩევს.
როდესაც სახსარი დაზიანებულია, ერთგვარი თავდაცვითი მექანიზმია კუნთოვანი სისტემის სპაზმი, ამიტომ საჭიროა კუნთის მოდუნებაც, ანუ მიორელაქსანტის გამოყენება. სიმპტომურად ვიყენებთ ნეიროლეპტიკებს.
გარდა ამისა, აუცილებელია ბაზისური თერაპია, ხრტილი ნაზი ცილისგან – პროტეოგლიკანისგან შედგება. მისი დეგენარაცია რომ არ გაღრმავდეს, საჭიროა ქონდროპროტექტორები – ხრტილის დამცავი პრეპარატები, რომლებიც შეიცავს ქონდროიტინის მჟავებს.
საჭიროა მიკროცირკულაციის გაძლიერებაც, ვინაიდან ბარძაყის თავი ისედაც ნაკლებად მარაგდება სისხლით, ძვალი მყიფდება და ხშირად გადატყდება ყელის ყელში. ასე რომ, ვნიშნავთ მიკროცირკულანტსაც.
სინოვიტისა და ტროქანტერიტის დროს ინიშნება მალამოები, ფიზიოპროცედურები, ინტრაარტიკულარული (სახსარშიდა) ინექციები.
ხშირად მეკითხებიან, რა საჭიროა ამდენი წამალი, მაგრამ თუ მედიკამენტი დაავადების თითოეულ რგოლს არ მივაწვდინეთ, შედეგს ვერ მივიღებთ, ჩვენ კი მაქსიმალურ შედეგზე უნდა ვიყოთ ორიენტირებულნი.
– რა შემთხვევაში ინიშნება ქირურგიული მკუნრალობა?
– ქირურგიული თერაპია კოქსართროზის უკვე III-IV სტადიების შემთხვევაში ინიშნება. საბედნიეროდ, საქართველოში ძალიან კარგი ტრავმატოლოგები გვყავს და მენჯ-ბარძაყის სახსრის ენდოპროთეზირება მაღალ დონეზე ტარდება.
– რა რეკომენდაციები უნდა დაიცვან პაციენტებმა მკურნალობისას?
– მწვავე შემთხვევაში პაციენტი უნდა ერიდოს სახსრის დატვირთვას. მენჯ-ბარძაყის ერთი სახსრის დაზიანება იმას ნიშნავს, რომ მეორის დაზიანებაც მოსალოდნელია, რადგან დაზიანებული სახსრის განსატვირთავად ავადმყოფი უნებურად ტვირთავს მეორეს. იმავე მიზეზით ზიანდება მუხლის, კოჭ-წვივის და სხვა სახსრები.
საქართველოში არ უყვართ ჯოხისა და ყავარჯნის ხმარება, არადა ეს ძალიან კარგი საშუალებებია სახსრის განსატვირთავად, ზოგავს ნაკლებად დაზიანებულ ან დაუზიანებელ სახსარს. მათი გამოყენება განსაკუთრებით მოხერხებულია სტარტული მოძრაობების დროს. მაგრამ, წესისამებრ, თერაპიის ფონზე ავადმყოფი უკეთესობას გრძნობს, უამდება ტკივილი, სახსრის ფუნქციაც უუმჯობესდება და ამ დროს სიფრთხილეს კარგავს.
კოქსართროზს მუდმივი მოფერება სჭირდება. თუ ყველა რეკომენდაციას დაიცავთ, ყველაფერი რიგზე იქნება. მკურნალობის მიზანი პროცესის შეჩერებაა, მისი უკან დაბრუნება კი, სამწუხაროდ, არავის ძალუძს.
– როგორ ცხოვრების წესს უნდა მისდიოს ოპაციენტმა?
– უპირველესად, ძალიან მნიშვნელოვანია ვარჯიში. მისი მდგომარეობისთვის შესაფერის ვარჯიშებს პაციენტს ჩვენს მეთოდურ კაბინეტშივე ვასწავლით. ამისთვის 10 გაკვეთილი საკმარისია. ვარჯიშს აქვს ძალიან მნიშვნელოვანი ნიუანსები. მეთოდისტი აჩვენებს, როგორ შეატრიალოს ტერფი, როგორ იმოძრაოს, როგორ განზიდოს სახსარი, როგორ შეასრულოს წრიული მოძრაობები. როდესაც ყველაფერ ამას აითვისებს, პაციენტი უკვე სახლში გააგრძელებს ვარჯიშს.
დაზიანების მიხედვით, რეკომენდებულია ვარჯიში მწოლარე, მდგომარე ან მჯდომარე მდგომარეობაში. ვარჯიში მთელი სიცოცხლე უნდა გაგრძელდეს. თუ პაციენტი ამჩნევს, რომ 10-15-წუთიანი ვარჯიშიც კი დიდ ენერგიას აძლევს და უკეთესობას აგრძნობინებს, მისი მოტივაცია იმატებს და უკვე ინტიუციურად არჩევს იმ ვარჯიშებს, რომლებიც უფრო მეტად უხდება.
– მაინც რა სახის ვარჯიშებია რეკომენდებული?
– კოქსართროზის I სტადიაში ჯერ კიდევ არ არის აუცილებელი მწოლარე მდგომარეობაში ვარჯიში. ამ დროს ძალიან კარგია ცურვა ბრასის სტილით (ბაყაყური). სასარგებლოა ცურვა როგორც ზურგზე, ასევე მუცელზე. შესანიშნავია აგრეთვე წყალქვეშა აერობიკა.
მწოლარე ვარჯიშებიდან კარგია ველოსიპედი, ვერტიკალური თუ ჰორიზონტალური მაკრატელი, განზიდვები, წრიული მოძრაობები და სხვა.
მნიშვნელოვანია ტერფის მდგომარეობაც. ბრტყელი ტერფის შემთხვევაში უნდა ვიხმაროთ სუპინატორი, ხელოვნურად შევქმნათ თაღის იმიტაცია, რათა ღერძი გასწორდეს. საჭიროა მოხერხებული ფეხსაცმელი (3-5-სმ-იანი ქუსლით) და ზოგიერთ შემთხვევაში – ჯოხიც, რათა სხვა სახსრები დაზიანებისგან დავიცვათ. საწოლი უნდა იყოს ორთოპედიული, მაგარი, ბალიში – დაბალი.
– აქვს თუ არა კვებას რაიმე მნიშვნელობა დაავადების მკურნალობისას?
– დიეტას დიდი მნიშვნელობა არ ენიჭება. ერთადერთი, თუ პაციენტს ჭარბი წონა აქვს, უნდა შეამციროს ცხიმიანი და ნახშირწყლოვანი საკვების წილი. გარდა ამისა, მკურნალობისას უნდა ვერიდოთ მჟავე, ცხარე და შემწვარ-მოხრაკულ კერძებს, რადგან ოსტეოართროზის სამკურნალო პრეპარატები, მეტადრე – ანტიანთებითი, კუჭ-ნაწლავს ისედაც აღიზიანებს.
– შესაძლებელია თუ არა კოქსართროზის თავიდან აცილება?
– ცნობილია, რომ ჩივილებს პროვოცირებას უწევს წონის მატება, ამიტომ დისპლაზიას ხშირად ვაწყდებით ორსულებთან. ვინაიდან ორსულობის პერიოდში მედიკამენტებს თამამად ვერ დავუნიშნავთ, ქალს ვთხოვთ, ივარჯიშოს, მშობიარობისა და ლაქტაციის პერიოდის დასრულების შემდეგ კი სხვა რეკომენდაციებს ვაძლევთ.
დისპლაზია დაავადება კი არა, თანდაყოლილი ნაკლოვანება და მომავალში კოქსართროზის განვითარების რისკფაქტორია. თუ პაციენტებმა ხელი მიჰყო ვარჯიშს, ცურვას, სპორტს, წონა არ მოიმატა, პროცესი შეჩერდება.
თავად დისპლაზიის პროფილაქტიკა კი ჩვილი ასაკიდან იწყება. ალბათ გაგიგონიათ, რომ მას ხშირად უკავშირებენ აკვანში გაზრდას. ამაში არის სიმართლის წილი, თუმცა დისპლაზიას აკვანი არ იწვევს – ის მხოლოდ აღრმავებს მას. დღეს I სტადიის დისპლაზიისგან განკურნება შესაძლებელია ჩვეულებრივი საფენებითაც, რომლებსაც სისველისგან დასაცავად ვახმართ პატარებს.
აკვანმა დაგვაავადა რაქიტითაც (მოგეხსენებათ, მზის დახმარებით ითვისებს ორგანიზმი D ვიტამინს); მზის ქვეყნაში, სადაც ფაქტობრივად წელიწადში 12 თვე მზეა, ბავშვებს ძვლები დაურბილდათ, თავები გაუბრტყელდათ. ეს მაშინ, როცა ნიდერლანდებში, სადაც მხოლოდ 2-3 თვეა მზე, ამ დაავადებას ვერ შეხვდებით.
©ავერსი
 ქალის ცხოვრებაში ფეხმძიმობა ერთ-ერთი მნიშვნელოვანი და ამაღელვებელი პერიოდია. თუმცა ვისაც ფეხმძიმობა გამოუცდია, დაგვეთანხმება, რომ ამ დროს გარშემომყოფები რჩევებს არ იშურებენ, რომელთა უმეტესობა სტერეოტიპულია, მითია და სინამდვილეს არ შეესაბამება.
ქალის ცხოვრებაში ფეხმძიმობა ერთ-ერთი მნიშვნელოვანი და ამაღელვებელი პერიოდია. თუმცა ვისაც ფეხმძიმობა გამოუცდია, დაგვეთანხმება, რომ ამ დროს გარშემომყოფები რჩევებს არ იშურებენ, რომელთა უმეტესობა სტერეოტიპულია, მითია და სინამდვილეს არ შეესაბამება.

 დიაბეტის მსოფლიო დღე ყოველწლიურად 14 ნოემბერს აღინიშნება, იგი დიაბეტის ადვოკატირებასა და დაავადებაზე ინფორმირებულობის ზრდას ეძღვნება.
დიაბეტის მსოფლიო დღე ყოველწლიურად 14 ნოემბერს აღინიშნება, იგი დიაბეტის ადვოკატირებასა და დაავადებაზე ინფორმირებულობის ზრდას ეძღვნება. ალოპელაციის ანუ თმის ცვენის მრავალი სახეობა არსებობს, სხვადასხვა გამომწვევი სიმპტომებითა და მიზეზებით.
ალოპელაციის ანუ თმის ცვენის მრავალი სახეობა არსებობს, სხვადასხვა გამომწვევი სიმპტომებითა და მიზეზებით. მენჯ-ბარძაყის სახსარი ადამიანის ერთ-ერთი ყველაზე მსხვილი და ფუნქციურად დატვირთული სახსარია, ამიტომ მისი ძლიერი დაზიანება ინვალიდობას იწვევს.
მენჯ-ბარძაყის სახსარი ადამიანის ერთ-ერთი ყველაზე მსხვილი და ფუნქციურად დატვირთული სახსარია, ამიტომ მისი ძლიერი დაზიანება ინვალიდობას იწვევს. ბოლო პერიოდში ძალიან გახშირდა ახლომხედველობა (მიოპია) ბავშვთა და მოზარდთა ასაკში, რაც კომპიუტერული ტექნიკის განვითარებასა და ახლო მანძილზე მხედველობის დატვირთვას უკავშირდება.
ბოლო პერიოდში ძალიან გახშირდა ახლომხედველობა (მიოპია) ბავშვთა და მოზარდთა ასაკში, რაც კომპიუტერული ტექნიკის განვითარებასა და ახლო მანძილზე მხედველობის დატვირთვას უკავშირდება. მანდარინს საოცარი სამკურნალო თვისებები გააჩნია. მისი ქერქიც კი სასარგებლოა. რბილობი შეიცავს შაქარს, ლიმონმჟავას, ვიტამინებს. მანდარინის წვენი დიეტური და სამკურნალო სასმელია.
მანდარინს საოცარი სამკურნალო თვისებები გააჩნია. მისი ქერქიც კი სასარგებლოა. რბილობი შეიცავს შაქარს, ლიმონმჟავას, ვიტამინებს. მანდარინის წვენი დიეტური და სამკურნალო სასმელია. ლუ გერიგის დაავადება ანუ გვერდითი ამიოტროფული სკლეროზი ერთ-ერთი ნეიროდეგენერაციული დაავადებაა, რომელიც იწვევს კუნთების დასუსტებას.
ლუ გერიგის დაავადება ანუ გვერდითი ამიოტროფული სკლეროზი ერთ-ერთი ნეიროდეგენერაციული დაავადებაა, რომელიც იწვევს კუნთების დასუსტებას.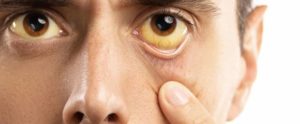 თუ კანი და სკლერები (თვალების თეთრი გარსი) გაგიყვითლდათ, ნაცნობები მაშინვე გკითხავენ: “რა გჭირს? ბოტკინი ხომ არ გაქვს?” დიახ, უმეტესობისთვის ეს სიმპტომი ჰეპატიტთან ასოცირდება. ცოტამ თუ იცის, რომ სიყვითლე შესაძლოა სრულიად უწყინარი მდგომარეობის – ჟილბერის სინდრომის ნიშანიც იყოს.
თუ კანი და სკლერები (თვალების თეთრი გარსი) გაგიყვითლდათ, ნაცნობები მაშინვე გკითხავენ: “რა გჭირს? ბოტკინი ხომ არ გაქვს?” დიახ, უმეტესობისთვის ეს სიმპტომი ჰეპატიტთან ასოცირდება. ცოტამ თუ იცის, რომ სიყვითლე შესაძლოა სრულიად უწყინარი მდგომარეობის – ჟილბერის სინდრომის ნიშანიც იყოს.